Ptoza a wiotkość skóry powiek — dlaczego prawie zawsze idą w parze?
To jest artykuł, który powinienem napisać kilka lat temu. Bo co drugi pacjent z „opadającymi powiekami" ma tak naprawdę dwa problemy naraz — ptozę i dermatochalasis — a jeden z nich skutecznie maskuje drugi. Kiedy operuje się tylko to, co widać na pierwszy rzut oka, pacjent wraca po miesiącu i mówi: „panie doktorze, jest lepiej, ale dalej coś jest nie tak". To „coś" zwykle dało się przewidzieć.
- Dwa różne problemy, jeden mechanizm starzenia
- Anatomia w dwóch minutach — dlaczego to ma sens
- Jak często te dwa problemy współistnieją?
- Maskowanie — dlaczego ptoza „znika" w gabinecie
- Pseudoptoza vs prawdziwa ptoza
- Pomiary, które rozstrzygają diagnozę
- Test fenylefrynowy — klucz do prognozy
- Planowanie zabiegu — osobno czy razem?
- „Unmasking" — ptoza, która ujawnia się po zabiegu
- O co pytać chirurga przed zabiegiem
- Najczęstsze pytania
Dwa różne problemy, jeden mechanizm starzenia
Żeby zrozumieć, dlaczego ptoza i dermatochalasis tak często idą w parze, warto zacząć od definicji. Choć obydwa dają ten sam obraz — „opadające powieki" — to dwie różne jednostki kliniczne.
Dermatochalasis
wiotkość skóry powieki górnej
Nadmiar rozciągniętej skóry powieki górnej, często z osłabieniem mięśnia okrężnego oka i wypukleniem tkanki tłuszczowej przez osłabioną przegrodę oczodołową. Brzeg powieki jest na właściwej wysokości — to skóra nad nim opada i często przykrywa fałd powiekowy, rzęsy, a w zaawansowanych przypadkach obcina górne pole widzenia.
Rozwiązanie: plastyka powiek górnych — usunięcie nadmiaru skóry (i w razie potrzeby tkanki tłuszczowej).
Blepharoptosis
ptoza — opadnięcie powieki
Nieprawidłowo niska pozycja samego brzegu powieki górnej (z rzęsami) w stosunku do źrenicy. Najczęstszą postacią u dorosłych jest ptoza aponeurotyczna — rozciągnięcie lub oderwanie rozcięgna mięśnia dźwigacza powieki górnej od tarczki.
Rozwiązanie: operacja ptozy — skrócenie lub napięcie rozcięgna mięśnia dźwigacza powieki, ewentualnie resekcja mięśnia Müllera.
Różnica jest kluczowa, bo zabieg z powodu jednego problemu nie naprawi drugiego. Plastyka powiek nie zmieni pozycji dźwigacza, a operacja ptozy nie usunie nadmiaru skóry. Ale tu pojawia się rzecz, o której rzadko się mówi: oba mechanizmy mają wspólny mianownik — to samo starzenie i rozciąganie tkanek, które powoduje zwiotczenie skóry powiek. może też osłabiać rozcięgno mięśnia dźwigacza powieki. Dlatego u starszych pacjentów te problemy praktycznie nigdy nie przychodzą osobno.
Anatomia w dwóch minutach — dlaczego to ma sens
Powieka górna to precyzyjne, warstwowe urządzenie. Od zewnątrz do wewnątrz: skóra (najcieńsza na całym ciele), mięsień okrężny oka, przegroda oczodołowa, pakiety tłuszczowe oczodołu, rozcięgno mięśnia dźwigacza powieki górnej, mięsień Müllera i spojówka. Brzeg powieki (z rzęsami) jest zakończony tarczką — sztywną chrząstkowatą płytką, do której przyczepia się rozcięgno mięśnia dźwigacza powieki.
Przekrój strzałkowy powieki górnej — warstwy anatomiczne
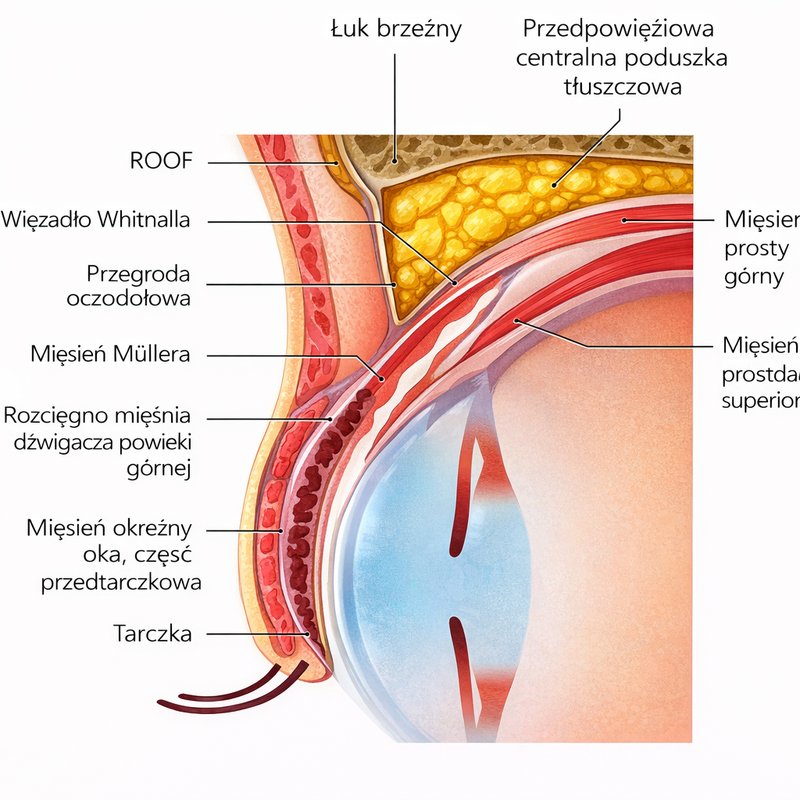
Teraz kluczowa obserwacja: z wiekiem nie rozciąga się tylko skóra. Rozciąga się wszystko, co zawiera włókna kolagenowe i elastyczne. Rozcięgno mięśnia dźwigacza powieki jest zbudowane z tych samych białek, co skóra i więzadła. Kiedy ono słabnie — rozciąga się i oddala od tarczki — brzeg powieki opada. Jednocześnie słabnie przegroda oczodołowa, przez co tłuszcz wypycha się do przodu, a skóra, która przez dekady traciła sprężystość, zwisa nad fałdem. To nie są dwie osobne historie — to jedna historia opowiedziana w dwóch miejscach.
Jak często te dwa problemy współistnieją?
W literaturze okuloplastycznej przyjmuje się, że u pacjentów zgłaszających się z „opadającymi powiekami" po 60. roku życia koegzystencja dermatochalasis i ptozy dotyczy zdecydowanej większości przypadków. W mojej praktyce kwalifikacyjnej to szacunkowo 1/3 przypadków — a z każdą dekadą życia odsetek rośnie. Dlatego domyślnym nastawieniem okuloplastyka przy starszej pacjentce z „opadającymi powiekami" nie powinno być: „czy to skóra, czy ptoza?", tylko: „ile jest jednego, a ile drugiego?".
Warto dodać, że ta sama zależność dotyczy innych grup: po urazach okolicy oczodołu, po wcześniejszych zabiegach okulistycznych (zwłaszcza operacjach zaćmy z użyciem rozwieracza powiek) oraz w niektórych wrodzonych lub rodzinnych wariantach anatomicznych.
Maskowanie — dlaczego ptoza „znika" w gabinecie
Tu zaczyna się najbardziej podstępna część tej historii. Pacjent z ptozą, nawet nie zdając sobie z tego sprawy, często uczy się kompensować słabszą pracę dźwigacza poprzez napinanie mięśnia czołowego. Unosi brwi. Marszczy czoło. Przechyla lekko głowę w tył. Te odruchy są całkowicie nieświadome — pojawiają się zawsze, kiedy pacjent otwiera oczy szerzej, bo „musi coś zobaczyć".
I teraz scena w gabinecie. Pacjentka siada naprzeciw lekarza. Patrzy na niego. Chce współpracować, więc „otwiera oczy". W tym momencie aktywuje mięsień czołowy, unosi brwi i — razem z brwiami — pociąga skórę powieki do góry. Brzeg powieki też nieznacznie się podnosi. Pomiar MRD1 wykonany w tym momencie pokazuje wynik „prawie normalny". Lekarz mówi: „to nadmiar skóry, zaplanujemy blefaroplastykę". Wykonujemy zabieg, skóra znika, ale w ciągu kilku tygodni, kiedy pacjentka przestaje już „pracować" brwiami (bo skóra przestała jej ciążyć), brzeg powieki wraca do swojej prawdziwej, opadniętej pozycji.
Pomiar MRD1 bez unieruchomionej brwi jest niewiarygodny u każdego pacjenta z dermatochalasis. Odruchowe uniesienie brwi przez mięsień czołowy „koryguje" pozycję powieki o 1–3 mm — dokładnie tyle, ile wynosi różnica między wartością prawidłową a wyraźną ptozą. Dlatego kwalifikacja do blefaroplastyki musi obejmować pomiar powieki z ręką chirurga lub palcem asystenta przyciskającym brew pacjenta do kości czołowej.
Pseudoptoza vs prawdziwa ptoza
Drugie zjawisko działa w przeciwnym kierunku i nazywa się pseudoptoza. Tym razem skóra udaje ptozę, której nie ma. Ciężki fałd dermatochalasis (zwiotczałej skóry) opada na brzeg powieki i zakrywa go od góry. Pacjent widzi w lustrze „opadniętą powiekę", a w rzeczywistości brzeg powieki jest na właściwej wysokości — tyle że schowany pod skórą.
Jak to odróżnić? Prosty test: uniesienie brwi palcem pacjenta. Jeśli po uniesieniu brwi górny brzeg powieki jest w prawidłowej pozycji względem źrenicy — to była pseudoptoza (samo dermatochalasis). Jeśli nadal jest za nisko — jest tu komponenta prawdziwej ptozy. Jeśli przed manewrem była „pseudoptoza", a po manewrze pojawiła się rzeczywista ptoza — mamy kombinację, i to ta sytuacja wymaga najwięcej uwagi.
Pomiary, które rozstrzygają diagnozę
Dobrze przeprowadzona kwalifikacja zajmuje około 20 minut. To kilka konkretnych pomiarów wykonywanych zawsze w tej samej sekwencji, u każdego pacjenta, z unieruchomioną brwią i wzrokiem pacjenta skierowanym na wprost.
- MRD1 (Marginal Reflex Distance 1) — odległość od środka odruchu rogówkowego (refleksu lampy mobilnej) – najczęściej z mojego telefonu, do brzegu powieki górnej. Prawidłowo 4–4,5 mm. Wartości 2 mm i niżej świadczą o wyraźnej ptozie. Pomiar wykonuje się zawsze z unieruchomioną brwią.
- Czynność dźwigacza (Levator Function) — pionowy zakres ruchu brzegu powieki od spojrzenia maksymalnie w dół do maksymalnie w górę, po unieruchomieniu brwi palcem lekarza. Prawidłowo: ponad 12 mm. To ten pomiar decyduje o wyborze techniki operacyjnej (dobra czynność → zabieg na rozcięgnie mięśnia dźwigacza lub mięśniu Müllera; słaba → ew. procedury podwieszenia do mięśnia czołowego).
- Szerokość szpary powiekowej (Palpebral Fissure) — pionowa odległość między górnym a dolnym brzegiem powieki. Prawidłowo 9–11 mm u dorosłych. Różnica powyżej 2 mm między oczami jest klinicznie istotna.
- Pozycja fałdu powiekowego (Upper Lid Crease) — wysokość zagięcia skóry nad brzegiem powieki. W ptozie aponeurotycznej fałd jest zwykle podwyższony lub niejednoznaczny (bo rozcięgno mięśnia dźwigacza się zmieniło), natomiast w samej dermatochalasis fałd jest na normalnym poziomie, ale ukryty pod ciężką skórą.
- Ilość skóry do wycięcia — oceniana pęsetą lub palcem w sposób dynamiczny: ile skóry można usunąć, żeby rzęsy już nie były obciążone, a powieka zamykała się swobodnie.
- Test zmęczeniowy — utrzymanie wzroku w górze przez 30–60 sekund. Jeśli ptoza się nasila — podejrzewamy miastenię i wtedy operacja jest odłożona do czasu diagnostyki neurologicznej.
- Jeżeli MRD1 z unieruchomioną brwią wynosi mniej niż 3 mm — ptoza prawie na pewno jest, niezależnie od tego, co pacjent powie o „opadającej skórze".
- Jeżeli fałd powiekowy jest asymetryczny lub nienormalnie wysoki — rozcięgno mięśnia dźwigacza już się na pewno uległo rozciągnięciu, operacja ptozy to jeden z wariantów.
- Jeżeli pacjent „zawsze taki był" i nie dostrzega zmian w ciągu ostatnich lat — rozpoznanie to raczej wariant anatomiczny. Plan operacyjny jest wtedy inny.
- Nagła ptoza jednostronna, zwłaszcza z anizokorią lub podwójnym widzeniem — natychmiastowa diagnostyka neurologiczna. Operacja może a w zasadzie musi poczekać.
Test fenylefrynowy — klucz do prognozy
To jedno z niewielu badań w okuloplastyce, które pozwala przewidzieć wynik operacji zanim zaczniemy ją planować. Fenylefryna to alfa-sympatykomimetyk — kropla stężenia 2,5% lub 10%, podana do worka spojówkowego, aktywuje mięsień Müllera, który jest odpowiedzialny za szerokości szpary powiekowej. Jeśli po fenylefrynie powieka się podnosi — pacjent jest dobrym kandydatem do zabiegu na samym mięśniu Müllera (tzw. Muller's Muscle–Conjunctival Resection, MMCR). Jeśli reakcja jest słaba — potrzebna jest klasyczna korekcja rozcięgna mięśnia dźwigacza powieki.
Co ważniejsze z perspektywy pacjenta: test fenylefrynowy demaskuje ukrytą ptozę. Jeżeli podczas kwalifikacji do blefaroplastyki pojawiają się wątpliwości, czy nie ma komponenty ptozy, to kropla fenylefryny w połączeniu z unieruchomieniem brwi daje odpowiedź w ciągu 5 minut. To jest badanie, które zmienia decyzje operacyjne — i powinno być standardem.
Planowanie zabiegu — osobno czy razem?
Po pełnej kwalifikacji zwykle wpada się w jedną z czterech sytuacji decyzyjnych. Każda ma inny plan.
Zabieg łączony — z punktu widzenia pacjenta — trwa trochę dłużej niż sama blefaroplastyka, używa tego samego cięcia w fałdzie powieki, tego samego znieczulenia miejscowego, a gojenie jest nierozróżnialne od samego zabiegu na skórze. Z punktu widzenia rezultatu — różni się wszystkim.
„Unmasking" — ptoza, która ujawnia się po zabiegu
Ostatnia pułapka to tzw. unmasking ptozy. Występuje, kiedy wykonamy sam zabieg na skórze u pacjenta, u którego istniała ukryta, niezdiagnozowana ptoza. Po usunięciu ciężkiego fałdu skóry mięsień czołowy przestaje kompensować — bo po co unosić brwi, jeśli skóra już nie ciąży? — i brzeg powieki „wraca" do swojej prawdziwej, za niskiej pozycji. Efekt: pacjent po 3–4 tygodniach od plastyki patrzy w lustro i widzi powiekę niżej niż przed zabiegiem.
Częstość unmaskingu w literaturze szacuje się na kilka do kilkunastu procent zabiegów wykonywanych przez chirurgów bez treningu okuloplastycznego. W rękach okuloplastyka, który rutynowo mierzy MRD1 z unieruchomioną brwią i używa testu fenylefrynowego przy każdej wątpliwości, ta liczba powinna być bliska zeru. To jest konkretnie to, co odróżnia kwalifikację w gabinecie okuloplastycznym od kwalifikacji gdzie indziej.
Jeśli zastanawiasz się nad plastyką powiek górnych, zapytaj chirurga, czy podczas kwalifikacji mierzy MRD1 z unieruchomioną brwią, czy planuje zabieg z uwzględnieniem testu fenylefrynowego i czy w razie potrzeby wykona jednoczasowo korekcję dźwigacza. Jeśli odpowiedzi są niejasne — rozważ drugą opinię u okuloplastyka.
O co zapytać chirurga przed zabiegiem
Dobra kwalifikacja to proces dwustronny. Pacjent też może zadawać pytania — i powinien. Oto kilka, które są diagnostyczne w stosunku do samego lekarza:
- „Jakie jest moje MRD1 na obydwu oczach i jaka jest czynność dźwigacza?" (Jeśli chirurg nie ma tych liczb — nie mierzył ich.)
- „Czy widzi Pan u mnie tylko nadmiar skóry, czy też ptozę?"
- „Czy podczas zabiegu planuje Pan korekcję dźwigacza, czy tylko skóry?"
- „Czy użyje Pan testu fenylefrynowego, żeby sprawdzić odpowiedź mięśnia Müllera?"
Nie chodzi o to, żeby „łapać lekarza" — chodzi o to, żeby upewnić się, że problem został zrozumiany w całości. Dobry okuloplastyk odpowie na te pytania z entuzjazmem, bo sam je sobie zadaje podczas każdego badania.
Najczęstsze pytania
Czy mogę mieć ptozę i wiotkość skóry powiek jednocześnie?
Co to jest pseudoptoza?
Dlaczego po blefaroplastyce powieka wciąż wygląda na opadniętą?
Czy operację ptozy i plastykę powiek można wykonać jednoczasowo?
Co to jest „unmasking" ptozy?
Czy po zabiegu łączonym blizna jest większa?
Jak wiek wpływa na decyzję o zabiegu łączonym?
Czy zabieg łączony wykonuje się podczas jednej operacji?
Nie jesteś pewien, co Cię dotyczy?
Wypełnij formularz kwalifikacji online i prześlij zdjęcia z przodu, z góry i z boku przy wzroku na wprost. Bezpłatnie ocenię, czy masz samo dermatochalasis, samą ptozę, czy koegzystencję — i zaproponuję konkretny plan postępowania.
Bezpłatna kwalifikacja online- American Academy of Ophthalmology — Basic and Clinical Science Course, Section 7: Oculofacial Plastic and Orbital Surgery (najnowsze wydanie).
- American Society of Ophthalmic Plastic and Reconstructive Surgery (ASOPRS) — wytyczne kwalifikacji do plastyki powiek i operacji ptozy.
- Nerad, J.A. — Oculoplastic Surgery: The Requisites in Ophthalmology (monografia kliniczna).
- Finsterer, J. — Ptosis: causes, presentation, and management. Aesthetic Plastic Surgery (przegląd kliniczny, dane populacyjne koegzystencji).
Artykuł ma charakter informacyjny i edukacyjny. Nie zastępuje konsultacji lekarskiej ani badania okulistycznego. Każdy przypadek wymaga indywidualnej oceny, pomiarów i planu leczenia. Jeśli obserwujesz u siebie nagłe opadnięcie powieki (w ciągu dni lub tygodni), szczególnie jednostronne lub z towarzyszącymi objawami neurologicznymi — skontaktuj się pilnie z okulistą lub zgłoś na SOR.